本記事は私の薬剤師業務のあんちょこ、備忘録として記録しています。
ここでは抗ヒスタミン薬の第一世代、第二世代、ロイコトリエン拮抗薬の使い分けをまとめています。
私の業務経験や各書籍の情報を基に作成していますので、医療業務の参考になれば幸いです。
先にまとめ:全体の使い分け
- 眠気少ない:ビラノア、アレグラ
- ケミカルメディエーター遊離抑制を狙う:クラリチン、アレロック、アレジオン、ザジテン、アゼプチン
- 蕁麻疹抑制:抗PAF作用のあるルパフィン、ザジテン、オキサトミド
- 即時型の薬疹等:第一世代のポララミンやセレスタミン
- 自動車、機械への注意なし:デザレックス、ビラノア、アレグラ、クラリチンは自動車運転についての記載はなし
- 妊婦・授乳婦への使用:クラリチン、デザレックス、セチリジン、ザイザル、アレグラ
- 腎機能低下患者への使用:クラリチン
- 2歳未満の乳幼児への使用:アレグラ、ザイザル
- 学童期への:アレグラ、アレジオン、ザイザル
抗ヒスタミン世代別
即時性のアレルギーは第一世代を
第一世代の特徴は中枢系副作用は強いが、速効性が期待できることです。
第一世代は抗ヒスタミンが強力かつ速効性があります。
なので、輸血などでアレルギー症状を起こした既往歴のある患者に対する輸血前投与や、アレルギー症状が副作用として頻発する抗がん剤の前投薬としてしばしば用いられています。

ポララミンなどが良く使われている印象です。
鼻症状は第二世代を
『鼻アレルギー診療ガイドライン』では、推奨しているものは第二世代で、第一世代の記載はありません。
第二世代は第一世代と比べてBBB(血液脳関門)を通過しにくいので、抗コリン作用が軽減されてるので、眠気などの副作用が軽減されています。
メキタジンを除いて、緑内障や前立腺の禁忌はなくなっています。
アトピーは非鎮静性を
『アトピー性皮膚炎診療ガイドライン2018』では、痒みの補助療法として抗ヒスタミン薬が推奨されていて、単剤での使用は推奨されていません。
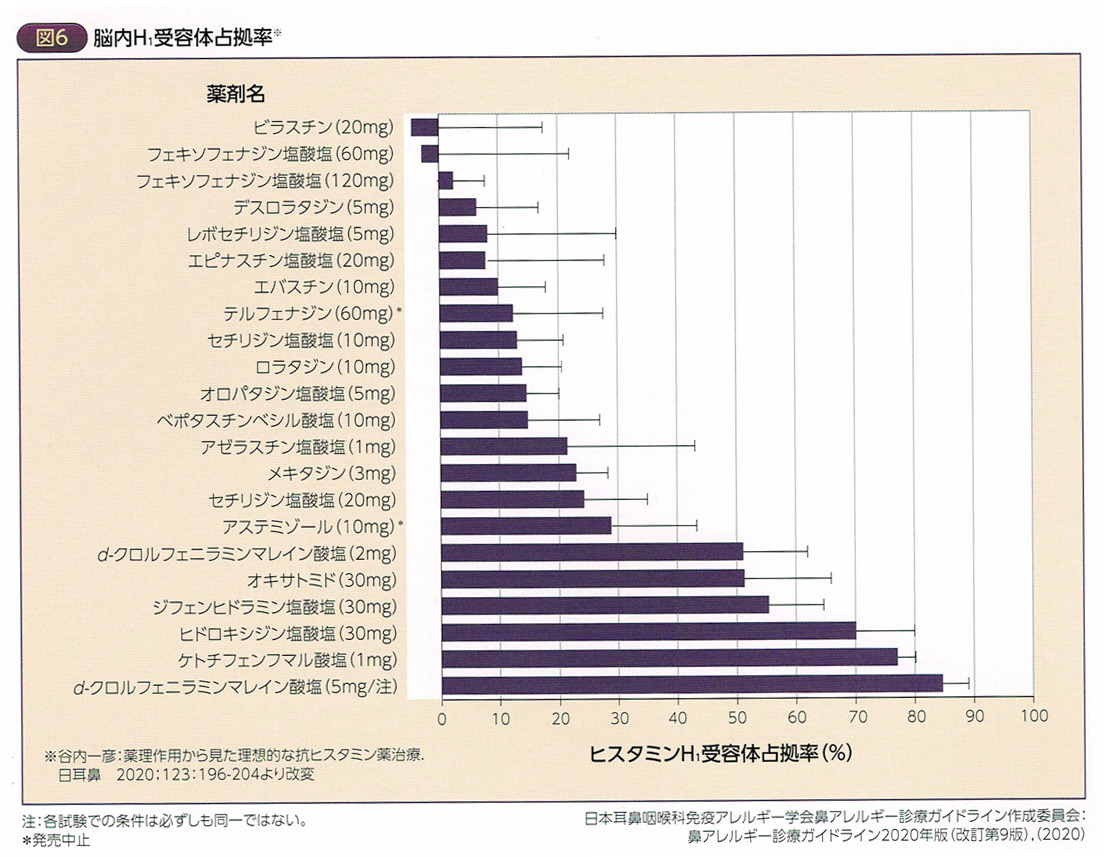
H₁受容体占拠率50%以上の鎮静性と20%以下の非鎮静性には、治療効果に差がみられないとされています。
なので、非鎮静性を選択するように言われています。
蕁麻疹は第二世代を
『蕁麻疹診療ガイドライン2018』では、第二世代が第一選択とされています。
抗ヒスタミンで症状を抑制できたら、同じ薬を予防的に使って、徐々に減らしていく使い方をします。
第二世代間での効果の優劣に関するエビデンスは乏しいため効果に差はなさそうです。
眠気の副作用からも第一世代は避けるように言われています。
第一世代はBBB通過しやすい
第一世代は脂溶性が高く分子量も少ないことから、BBBを通過しやすいとされています。
第ニ世代は脂溶性が低く、分子量も大きいので、中枢作用が弱くなっている印象です。
ただ、薬剤ごとに中枢移行性は異なるため、注意が必要です。
クロルフェニラミンマレイン酸塩:分子量390.86
フェキソフェナジン塩酸塩:分子量501.65
第一世代はBBBを通過しやすい上に、受容体選択性も低いとされています。
ヒスタミンだけではなく、ドパミン受容体、アドレナリン受容体、セロトニン受容体などへの結合も確認されていますので、副作用に注意。
第二世代はメキタジンを除き、現在で使われている多くの第二世代では中枢副作用の問題はあまりない
妊婦・授乳婦
妊婦、授乳婦に対しては、第一世代は歴史が長いのでエビデンスが豊富です。
なので、第一世代は妊婦、授乳婦に対しても安全に使いやすいとされています。
第二世代については、ロラタジン、レボセチリジンは十分なエビデンスがあるとは言えないが、現在では催奇形性、胎児毒性は認められていません。
『今日の治療薬』では、ロラタジン、デスロラタジン、セチリジン、レボセチリジン、フェキソフェナジンの安全性記載レベルが高いと記載があります。
スポンサーリンク
第二世代間の使い分け
第二世代の使い分けでは、第二世代は現在までに15種類以上あります。
半減期は薬によって、2~20時間と幅が広いですが、『半減期が短いからといって、服用回数を多くしなければならない』というわけではありませんし、効果が薄いというわけではありません。
これは、『血中』の濃度に、依存している訳ではなく、『作用部位』の濃度に依存しているためと言われています。
第2世代ではケミカルメディエーター遊離抑制作用が遅れて発揮されるので、シーズン前から飲み始めた方が良いです。

大体2週間~1か月ほど遅れて効果が現れると言われています。
第二世代の適応症
すべての第二世代はアレルギー性鼻炎、蕁麻疹、湿疹、皮膚炎、皮膚掻痒の適応があります。
アレロックは『尋常性乾癬、多形滲出性紅斑』に、アレジオンは『気管支喘息、痒みを、伴う尋常性乾癬』に適応があるので、疑義紹介などで薬を変えるときには注意が必要です。
眠気の副作用により、インペアードパフォーマンス(作業効率)が低下するといわれていますが、眠気については、H₁受容体占拠率で主に考えられています。
第二世代の注意点
抗コリン作用については、第二世代ではほとんどみられませんが、アレロックは頻度不明で、劇症肝炎を含む肝機能障害の報告があるので、服用期間中は肝機能をチェックした方が良いでしょう。
セチリジンとレボセチリジンはクレアチニンクリアランス10mL/min以下や透析患者に対しては、禁忌となっています。
オロパタジン、フェキソフェナジン、ベポタスチンはクレアチニンクリアランスによる用量設定が必要です。
末期の腎不全患者においては、フェキソフェナジンはP糖タンパクの機能低下で、AUCが2.8倍になりますが半減期はあまり延長しないという報告があります。

ただ、フェキソフェナジンは未変化体の割合も少ない為、腎機能低下患者でも減量せずに使うDrもいるようです。
ロイコトリエン拮抗薬の使い分け
モンテルカストが世界的に有名で、現在は100を超える国で販売されています。
ロイコトリエンが受容体に結合すると、気道炎症や収縮、血管透過性亢進などによる気管支喘息や、鼻腔通気抵抗の上昇や好酸球浸潤を伴う鼻粘膜浮腫などによるアレルギー性鼻炎を発症します。
『喘息予防管理ガイドライン2018』では、ロイコトリエン拮抗薬は単剤では低用量吸入ステロイドに劣るため、これと併用で用いることを基本としていますが、ステロイドによる副作用が心配な場合は単剤で使われることもあります。
鼻症状は抗ヒスよりも優れている
『鼻アレルギー診療ガイドライン2020』では、ロイコトリエン拮抗薬は即時相、遅発相、両方の鼻閉を改善するとされ、その効果は抗ヒスタミン薬より優れているとされています。
また、くしゃみ、鼻水効果は第二世代と同程度とされていることから、鼻炎の3大症状のくしゃみ、鼻水、鼻づまりいずれにも効果が期待できるといえます。
モンテルカストとプランルカストの使い分けについては、ガイドラインなどには記載されていません。
患者のライフスタイルに合わせてのみやすい法を選択すべきでしょう。

非常に優れているロイコトリエン拮抗薬ですが、薬価がお高めなのでその点も含めて患者やDrに確認する必要があります。
値段は高いですが、個人的にはモンテルカストがおすすめです。
海外での承認があり使用成績が豊富、1日1回服用、OD錠ありと、プランルカストよりも飲みやすい印象です。
気管支喘息での試験では、モンテルカストとプランルカストの比較試験で、モンテルカストの優越性が認められています。
安全性には差はありませんでした。
アレルギー性鼻炎ではどれも優位差はなかったそうです。
相互作用
エバスチン、フェキソフェナジン、ロラタジンはエリスロマイシンとの併用で血中濃度が上昇することがあるので、注意。
フェキソフェナジンを水酸化アルミニウム、水酸化マグネシウム含有の制酸薬と併用することで吸着で吸収が低下する。
フェキソフェナジン、レボセチリジンは2歳未満の乳幼児にも使用可能。
小児では抗ヒスタミン薬の中枢抑制作用は成人より少ないが、時に興奮状態を誘発することがあるので、注意が必要です。
脳内ヒスタミン系神経は痙攣の制御系としても働いているので、抑制することで痙攣が誘発される可能性もあります。
発熱性の疾患時に使うと、熱性痙攣の持続時間を長めてしまうおそれがあるので、そのときの使用は推奨されていません。
学童期への抗ヒスタミンは集中力の欠如に繋がるため投与は避けた方が良いが、投与する場合は脳内に移行しにくいフェキソフェナジン、エピナスチン、レボセチリジンなどを選択することが望ましい
まとめ:全体の使い分け
- 眠気少ない:ビラノア、アレグラ
- ケミカルメディエーター遊離抑制を狙う:クラリチン、アレロック、アレジオン、ザジテン、アゼプチン
- 蕁麻疹抑制:抗PAF作用のあるルパフィン、ザジテン、オキサトミド
- 即時型の薬疹等:第一世代のポララミンやセレスタミン
- 自動車、機械への注意:デザレックス、ビラノア、アレグラ、クラリチンは自動車運転についての記載はなし
- 妊婦・授乳婦への使用:クラリチン、デザレックス、セチリジン、ザイザル、アレグラ
- 腎機能低下患者への使用:クラリチン
- 2歳未満の乳幼児への使用:アレグラ、ザイザル
- 学童期への使用:アレグラ、アレジオン、ザイザル
最後に
大まかな使い分けは以上となります。
医療業務の参考になれば幸いです。
ではでは。
参考文献
今日の治療薬2022
第3版腎機能別薬剤投量POCKETBOOK
各薬剤添付文書
基礎からわかる類似薬の服薬指導(ナツメ社)