本記事は私の薬剤師業務のあんちょこ、備忘録として記録しています。
ここでは、糖尿病治療薬のSU剤、速効型インスリン分泌促進薬(グリニド系)の使い分けをまとめています。
私の業務経験や各書籍の情報を基に作成していますので、医療業務の参考になれば幸いです。
先にまとめ:大まかな使い分け
SU剤
- グリクラジドは血栓抑制作用など、膵臓以外での効果が期待できる。
- グリクラジドは半減期が長い為、低血糖が遷延化しやすい。
- インスリン分泌能はグリクラジド>グリメピリド
- 血糖降下作用はグリメピリド>グリクラジド
- 代謝物の活性が弱い為、腎機能低下例においてグリクラジドはKDOQIガイドラインで推奨されている。
- 小児適応はグリメピリドのみ
速効型インスリン分泌促進薬(グリニド系)
- グリニド系は作用も消失も早い
- 基本的にはSU剤とグリニド系は併用しない
- 腎機能低下例にはレパグリニドが使いやすい
- レパグリニドはグリニド系の中でも血糖降下作用が長く大きい
- ミチグリニドはグリニド系の中で最も速やかに最高血中濃度に達する
糖尿病治療薬の選択
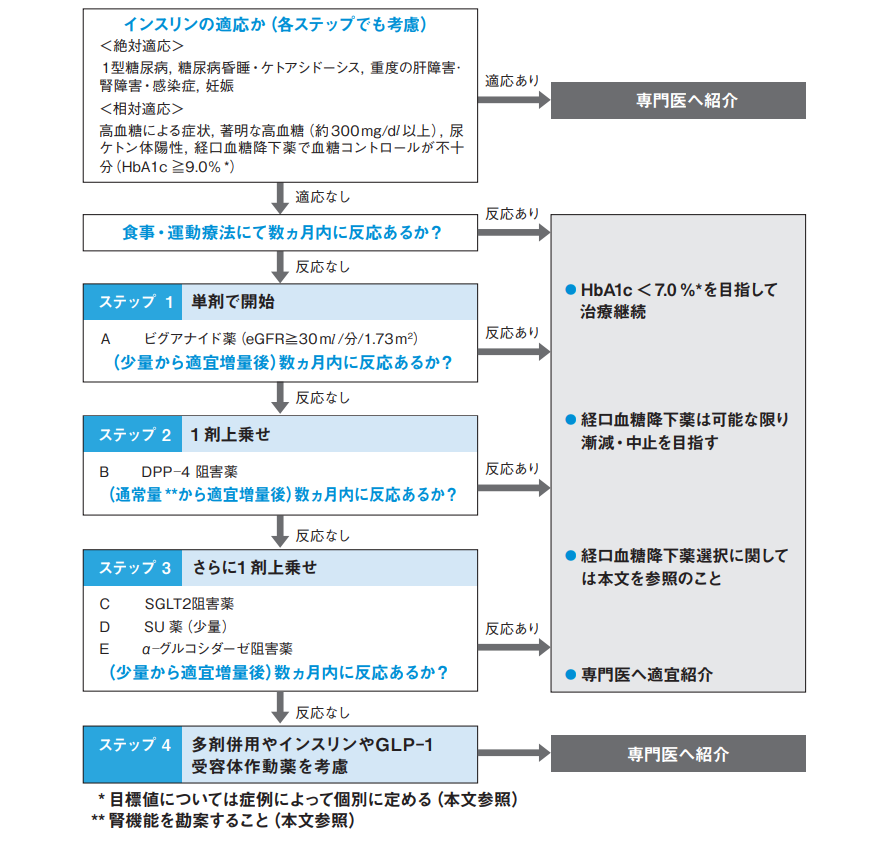
1型の場合はインスリン製剤が絶対的な適応になりますが、2型の場合は段階を踏みます。
いきなりSU剤を使うDr.もいますが、ガイドラインに沿うとビグアナイド系(メトホルミン)が第一選択になってます。
ちなみに『アメリカ糖尿病学会』『ヨーロッパ糖尿病学会』『日本糖尿病・生活習慣病ヒューマン学会』全部が推奨してますが、現場の主治医の判断に任せてる印象です。
ビグアナイド系(メトホルミン)は、インスリン分泌を促進することなく血糖を改善してくれます。
80歳以上や腎機能に問題があれば、DPP-4阻害薬も第一選択になります。
『糖尿病標準診療マニュアル』では、
- 最初数ヶ月は食事・運動療法で様子を見ます。
- それでダメなら薬を使います。
- 薬を使う場合は基本的には1剤使って様子見。
- 数ヶ月様子見てダメならもう1剤追加。
このような使い方をします。
詳しくはこちらをどうぞ。
糖尿病標準診療マニュアル – 一般社団法人 日本糖尿病・生活習慣病ヒューマンデータ学会 (human-data.or.jp)
評価判定に一番使われる指標は、HbA1c<7%に近づいてるかどうかです。
- 年齢や腎機能に問題なければ、ビグアナイドを選択。
- ダメならDPP4阻害薬を上乗せ。
- それでもダメなら、SU剤、SGLT2阻害薬、αグルコジターゼ阻害薬、チアゾリジン系などを組み合わせる。
このような形です。
ただ、心血管疾患の既往や心不全、微量アルブミン尿、蛋白尿、肥満を有する場合などには、SGLT2阻害薬を優先して使用する場合もあります。
また、eGFR が十分に保たれていない場合は GLP-1受容体作動薬の追加を推奨している場合もあります。
SGLT2阻害薬とGLP-1受容体作動薬による心血管イベントの抑制効果は、心血管疾患の低リスク者では微小との報告があります。
その為、患者の背景に応じて使用する薬剤も変わってくるので、現場のDrの判断になる形です。
ちなみに欧米人はインスリン抵抗性が多いのに対して、日本人はインスリン分泌不全が多いのが特徴です。
なので、まずは食事や運動で身体のインスリン機能の改善化を図ります。
SU剤での使い分け
SU剤は、膵臓の細胞のSU受容体に結合して、血糖非依存性にインスリン分泌を促進させます。
血糖非依存性なので、空腹時血糖だけではなく食後血糖値も低下させることができます。
なので、低血糖のリスクが高めです。
あと、無理やりインスリンを出させるイメージな薬なので、肥満じゃない糖尿病の方に使った方が良いです。

インスリンは脂肪溜め込んでしまう作用がありますからね…。
サブタイプ
SU受容体にはサブタイプが存在して、膵臓のβ細胞には SUR1が、心筋や骨格筋にはSUR2Aが発現しています。
SU剤の中でも第3世代のグリメピリドはベンズアミド骨格を有しており、臨床的に用いられる量でも 、SUR2Aに結合し心筋細胞膜上のカリウムATP チャネルを閉じることが示されています。
スポンサーリンク
グリメピリドとグリクラジド
グリメピリド(アマリール)は、SU受容体との結合解離速度や結合親和性が第2世代のグリクラジドとは異なるためインスリン分泌作用は弱いです。
しかし、血糖低下作用は第2世代のグリベンクラミド(オイグルコンやダオニール)とほぼ同等で広く使用されています。
- インスリン分泌作用はグリクラジド>グリメピリド
- 血糖低下作用はグリベンクラミド≒グリメピリド
SU 剤の大半は肝臓で代謝されて、腎臓で排泄されます。
未変化体尿中排泄率はどの薬剤においても低い値です。
ただ、活性は弱いものの代謝物が活性を有するSU剤では、腎機能低下時に過剰な血糖降下作用を引き起こすことがあります。
特に、半減期の長いグリクラジドでは低血糖症状が長引きやすくなっています。
低血糖が長引くリスクはありますが、 グリクラジドは血小板機能抑制作用や抗血栓作用、血管壁PGI2産生促進作用、線溶能亢進及び血管透過性抑制など、膵臓以外の作用が報告されているため糖尿病性網膜症の進展抑制効果が期待できるとされています。
SU剤の蛋白結合率はグリクラジドで93.7%、グリメピリドで99.4%といずれも高く、タンパク結合率の変化が遊離薬物の血中濃度の変動要因となるため組織移行性は低いです。
また、タンパク結合が高いので透析では除去されないと考えられています。
どのSU剤においても腎機能低下例には慎重投与で、クレアチニンクリアランスが30未満においては禁忌扱いとなっています。
日本においては禁忌となっていますが、グリクラジドは肝臓で代謝され、排泄は腎臓で60%~70%、糞中には10%~20%で99%以上が代謝物として排泄されます。
代謝物の活性は非常に弱いため、KDOQI(腎臓病予後改善イニシアチブ)ガイドラインでは推奨されている SU剤ではあります。
血糖降下作用はグリメピリドが上
グリメピリドのグリクラジドに対する効力はそれぞれ、1時間で20.7倍、2時間で34.4、3時間で23.1倍、5時間で27.9、8時間で38.2倍です。
よって、グリメピリドはグリクラジドより20~40倍血糖降下作用が強いと考えられています。
小児においてもグリメピリドのみが、9歳以上の小児への投与が可能となっています。
グリメピリドは主にCYP2C9により代謝されます。
なので、ワーファリンやリファンピシン、フィブラート系、アゾール系抗真菌薬との併用には注意が必要です。
重大な副作用としては、グリメピリドには溶血性貧血や汎血小板減少などの記載がありますが、グリクラジドにはこれがありません。
ただ、個人的な印象としてグリクラジドにも血管に作用するメリットはありますか、第2世代のグリクラジド(グリミクロン)とグリベンクラミドは 低血糖症状が長引きやすく、重症低血糖を起こすリスクもあるので徐々に使われなくなってきている印象です。
なので、近年ではSU 剤を使う際には第3世代のグリメピリドが主に使われてる印象です。
速効型インスリン分泌促進薬(グリニド系)
速効型インスリン分泌促進薬は、インスリンの追加分泌を促進して食後高血糖を改善、空腹時血糖への影響が少ないとされています。
グリニド系の作用は膵臓のβ細胞上の SU1受容体に結合して、インスリン分泌を促進します。
SU剤と同様に、β細胞のSU受容体を介してインスリンを分泌を促進しますが、SU剤に比べて作用発現が早く作用時間は短い(3~4時間)のため一般に常用量での相対力価は弱いです。
そのため、単独使用は少なく他剤と併用して用いられることが多いです。
作用点がSU 剤と同じであるため、SU 剤とは基本的には併用しません。
また、1型糖尿病や膵臓の疾患に伴う糖尿病などβ細胞を機能が高度に低下した症例では使用ができないため注意が必要です。

ちなみに低血糖のリスクは、SU剤よりも低いと言われています
グリニド系は基本的に肝臓での代謝ですが、ミチグリニドは腎排泄、レパグリニドは胆汁排泄で、肝臓や腎臓機能をから投与量を考慮する必要があります。
ナテグリニドに関してはクレアチニンクリアランスが30未満の場合は禁忌扱いとなっています。
ミチグリニドやレパグリニドは、 クレアチニンクリアランスが30未満でも禁忌ではありませんが、減量が必要で慎重投与という形となっています。
レパグリニドは95%が糞中、9%は尿中排泄となっています。
そのため、レパグリニドとミチグリニドでは、レパグリニドの方が腎機能低下例に使いやすい印象です。
ミチグリニドはグリニド系の中で約15分と最も速やかに最高血中濃度に到達するため食前5分以内の服用が推奨されています。
相互作用では、 レパグリニドは主にCYP2C8が関与しています。
その為、クロピドグレル、デフェラシロクスとの併用によって、 重大な低血糖を起こす恐れがあるため注意が必要です。
レパグリニドはインスリン分泌を促進する時間が、他の速効型よりも長く血糖降下作用も大きいです。
まとめ:大まかな使い分け
SU剤
- グリクラジドは血栓抑制作用など、膵臓以外での効果が期待できる。
- グリクラジドは半減期が長い為、低血糖が遷延化しやすい。
- インスリン分泌能はグリクラジド>グリメピリド
- 血糖降下作用はグリメピリド>グリクラジド
- 代謝物の活性が弱い為、腎機能低下例においてグリクラジドはKDOQIガイドラインで推奨されている。
- 小児適応はグリメピリドのみ
速効型インスリン分泌促進薬(グリニド系)
- グリニド系は作用も消失も早い
- 基本的にはSU剤とグリニド系は併用しない
- 腎機能低下例にはレパグリニドが使いやすい
- レパグリニドはグリニド系の中でも血糖降下作用が長く大きい
- ミチグリニドはグリニド系の中で最も速やかに最高血中濃度に達する
最後に
大まかな使い分けは以上となります。
医療業務の参考になれば幸いです。
ではでは。
参考文献
今日の治療薬2022
第3版腎機能別薬剤投量POCKETBOOK
各薬剤添付文書
基礎からわかる類似薬の服薬指導(ナツメ社)